- Етіологія
- Класифікація патології
- Клінічна картина
- Особливості окремих форм раку
- Діагностика
- Лікування
- Прогноз і профілактика
Рак яєчника – злоякісне новоутворення, що становить до 90% всіх пухлин цього органу. Захворюваність в Росії становить до 12 тисяч нових випадків протягом року. З 100 тисяч жінок патологія діагностується у 15-18 пацієнток, причому в багатьох випадках вже в тяжкого ступеня. Багато в чому це визначається тривалим малосимптомним перебігом.
Ця хвороба – п’ята в списку найбільш небезпечних злоякісних пухлин. Вона зустрічається переважно у жінок середнього і літнього віку, найбільш часто у групі старше 55 років. Близько 8% випадків раку яєчника виявляються у молодих жінок, у цьому випадку захворювання має спадкову природу.
Етіологія

Причини виникнення онкопатології остаточно невідомі. Вона частіше спостерігається в розвинених країнах, окрім Японії. Вчені припускають, що свою роль у цьому відіграють особливості харчування, зокрема, надмірне вживання тваринних жирів.
Основні фактори, що провокують рак яєчників – порушення гормонального фону і генетична схильність.
90% пухлин яєчника виникає випадково, при цьому ризик захворіти становить близько 1%. Якщо у пацієнтки в родині були подібні випадки хвороби, то ймовірність патології збільшується до 50%. Особливо високий ризик, якщо у матері або сестер пацієнтки діагностовано рак яєчника або молочної залози з мутацією в генах BRCA1 або BRCA2. У жінок, які страждають на рак молочної залози, частота пухлин яєчника збільшена в 2 рази.
Головний фактор, що приводить до збою програми клітинного ділення і росту, постійні овуляторні цикли без перерв на виношування дитини. Хронічна гормональна стимуляція призводить до пошкодження тканини та посилення захисних механізмів відновлення. В цих умовах збільшується ймовірність злоякісної трансформації.
Тривалий термін овуляції характерний для пацієнток з раннім початком і пізнім завершенням менструального циклу, з малим числом вагітностей, пізніми першими пологами і відсутністю лактації. Ризик патології значно зростає при безплідді, а також при лікарській стимуляції овуляції протягом 12 циклів і більше. Вагітність, а також тривалий прийом оральних контрацептивних засобів зменшують ймовірність хвороби.
Є дані про шкідливий вплив на яєчники інфекційного паротиту («свинки»), контакту з тальком і азбестом, лактазной недостатності.
Класифікація патології
9 з 10 випадків злоякісних утворень цього органу – епітеліальний рак яєчників. Він формується з клітин, розташованих на поверхні капсули – зовнішнього шару органу. Цим пояснюється швидке утворення метастазів в черевній порожнині.
Залежно від мікроскопічної структури згідно класифікації ВООЗ розрізняють такі види епітеліального раку яєчників:
- серозний;
- эндометриоидный;
- муцинозный рак яєчника;
- світлоклітинний;
- пухлина Бреннера;
- змішаний;
- некласифікований.
Будь-яка з цих пухлин розвивається з ендотеліальних, мезенхімальних або гранулематозних клітин. Всі вони формуються в ембріональному періоді із середнього зародкового листка – мезодерми. Інші види клітин, наприклад, плоский епітелій, в яєчниках не виявляються. Тому, наприклад, неможливий плоскоклітинний зроговілої рак яєчників. Визначення морфологічного варіанту має значення для формування лікувальної програми.
Поширення злоякісних клітин здійснюється в основному по очеревині, метастази можуть прорости в стінку кишечника або сечового міхура. Крім того, метастазування можливо по лімфатичних судинах з ураженням тазових, пахових і околоаортальных лімфовузлів. Попадання ракових клітин у кров може викликати утворення віддалених вогнищ в мозку, селезінці, печінці, шкірі і легенів, а також лімфовузлах над ключицею і в області шиї. Досить часто пухлина метастазує в пупок з утворенням так званого вузла сестри Мері Джозеф.
У частини пацієнток новоутворення яєчника має метастатичний характер, тобто її первинний осередок розташовується в іншому органі (молочна залоза, кишечник, матковий ендометрій). Таке ураження називається пухлина Крукенберга.
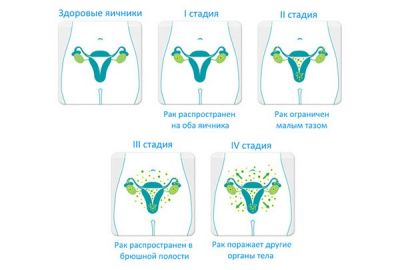
Для оцінки клінічного перебігу хвороби використовуються 2 класифікації: TNM і FIGO (Міжнародної асоціації акушерів і гінекологів). Принципи обох систем схожі:
- 1 стадія (Т1 або I за FIGO) – новоутворення розвивається в одному або обох яєчниках;
- 2 стадія (Т2, II) – пухлина поширюється на матку, труби або органи малого тазу;
- 3 стадія (Т3, III) – поширення метастазів на очеревину;
- 4 стадія (М1) – є злоякісні осередки у віддалених органах.
N0: лімфатичні вузли не уражені, N1 – в них виявляються злоякісні клітини. Для уточнення цього показника необхідна біопсія декількох зазначених утворень.
Однією з важливих характеристик раку є ступінь його диференціювання. Чим вище диференційовані клітини, тим менше їх схильність до злоякісного росту. За цією ознакою розрізняють:
- G1 – високодиференційований рак;
- G2 – середній ступінь;
- G3 – низкодифференцированная пухлина, зазвичай высокозлокачественная.
Розподіл пухлин за ступенем диференціювання досить умовно. В одному новоутворенні можуть бути клітини з різною злоякісністю. Диференціювання змінюється при прогресуванні хвороби, а також під дією лікування. Метастази і рецидиви нерідко значно відрізняються за цією ознакою від первинного вогнища.
Розрізняють первинний, вторинний та метастатичний рак. При первинному ураженні пухлина спочатку вражає яєчники. Найчастіше вона щільна, округлої або овальної форми, з горбистою поверхнею, характеризується швидким поширенням клітин по очеревині.
Основа вторинного раку – папілярна кистома, яка часто помилково приймається за кісту яєчника.
Клінічна картина
Симптоми раку яєчників з’являються при поширеному процесі. Крім того, серозний рак яєчників дуже швидко поширюється по черевній порожнині. Цим пояснюється пізня діагностика захворювання.
Перші ознаки раку яєчників неспецифічні. Хворі скаржаться на періодичні помірні болі в животі, відчуття тяжкості і розпирання. Внаслідок здавлення новоутворенням кишечника виникають запори. Іноді біль носить раптовий, гострий характер і пов’язана з розривом капсули яєчника або розвитком запалення навколо нього.
На пізніх стадіях приєднуються:
- слабкість;
- втрата апетиту;
- збільшення живота при накопиченні в черевній порожнині рідини (асцит);
- задишка при скупченні випоту в плевральній порожнині;
- нудота і блювання;
- здуття живота;
- часте сечовипускання.
Внаслідок тиску асцитичної рідини відбувається випинання черевної стінки з утворенням грижі. Патологічні виділення з статевих шляхів для раку яєчника нехарактерні. Вони виникають лише при поширенні процесу на матку.
Прогресування захворювання супроводжується значним ураженням кишечника, що призводить до звуження його просвіту і порушення нормальної роботи. Поступово знижується всмоктуюча здатність кишкових ворсинок, зменшується надходження поживних речовин у кров. Розвивається виснаження, яке нерідко є причиною загибелі пацієнток.
Як швидко розвивається рак яєчників? Нерідко пухлина довгий час протікає безсимптомно. Після її появи клінічних ознак прогресування захворювання в основному відбувається дуже швидко, протягом декількох місяців.
Особливості окремих форм раку
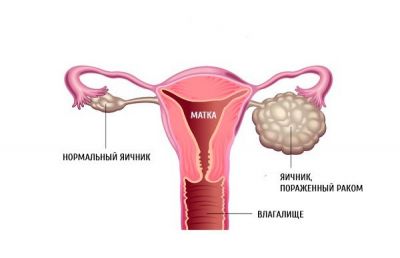
Епітеліальний рак
Епітеліальні пухлини частіше розвиваються у жінок похилого віку. Найчастіший варіант – серозний рак яєчників. Вони ростуть з клітин, які лежать на поверхні органу. Новоутворення повільно росте назовні, проникає крізь капсулу, його клітини поширюються по всій черевної порожнини. Епітеліальний може бути одно – або двостороннім. Він виявляється вже на пізній стадії, коли з’являються ускладнення, наприклад, асцит. Тому прогноз при такій формі несприятливий.
У більшості хворих в крові визначається підвищення рівня СА-125. Лікування включає операцію з подальшою хіміотерапією. Контроль ефективності втручання проводять шляхом повторних визначень СА-125. Епітеліальні пухлини досить часто рецидивують.
Зародкова пухлина
Рідкісний варіант злоякісного новоутворення – зародкова пухлина, яка утворюється з герміногенних клітин, які в нормі здатних перетворюватися в тканині плаценти, жовткового мішка і плоду. Основні варіанти такого захворювання – тератома і дисгерминома. Рідше зустрічаються ембріональна карцинома, негестационная хориокарцинома, пухлина жовткового мішка і змішані варіанти.
Особливістю герміногенних пухлин є вироблення ними різноманітних пухлинних маркерів. Зокрема, дисгерминома виділяє лактатдегидрогеназу, ембріональна карцинома й пухлина жовткового мішка – альфа-фетопротеїн, а хориокарцинома – хоріонічний гонадотропін. Це явище використовується для діагностики новоутворень.
Злоякісні зародкові пухлини – рідкісне захворювання. Вони вражають в основному дітей і молодих жінок. Ці утворення досить рано призводять до появи болів у животі. Вони швидко зростають, у зв’язку з чим раніше розпізнаються.
Лікування герміногенних пухлин полягає у видаленні ураженого яєчника. Нерідко виконується органозберігаюча операція з обов’язковим визначенням стадії хвороби. Після операції призначають хіміопрепарати. Дисгерминома високо чутлива до променевої терапії. Ці пухлини мають хороший прогноз, ніж епітеліальні. Виживаність хворих через 5 років досягає 70-85%.
Стромально-клітинні патології
Стромально-клітинні об’ємні утворення виникають з зародкових клітин статевого тяжа. З них найчастіше зустрічається гранулезо-текаклеточная пухлина. Вона має досить низький ступінь злоякісності. Особливостями патологій цієї групи є їх гормональна активність – вироблення тестостерону або естрогенів.
Такі новоутворення частіше спостерігаються після настання менопаузи. В залежності від виділених гормонів вони можуть проявлятися кровотечами або явищами вірилізації («омужествления») – зростанням волосся на обличчі, зміною голосу, вугровим висипом. Лікування полягає в повному видаленні матки і придатків та променевої терапії. Хіміопрепарати неефективні. Особливістю раку статевого тяжа є його здатність до рецидиву через багато років. Виживання на ранніх стадіях досягає 90%.
Діагностика
Підозра на рак яєчника з’являється в ході загального і гінекологічного обстеження пацієнтки. Лікар визначає збільшення живота, ознаки плеврального випоту, задишку. При дворучному дослідженні в області придатків визначається округле нерухоме освіта. На ранніх стадіях хвороби ці ознаки не виявляються.
Діагностика раку яєчників доповнюється даними додаткових методів дослідження.
Першим кроком є УЗД – трансвагінальне з допомогою піхвового датчика і трансабдомінальне – через поверхню черевної стінки.
При підозрі на рак виконується комп’ютерна томографія органів малого тазу і черевної порожнини. Метод дає можливість оцінити розміри новоутворення, ступінь його проростання в інші органи, зміна лімфовузлів.
МРТ при раку яєчників також є високоінформативним діагностичним методом.
З урахуванням великої ймовірності поширення злоякісного процесу по очеревині дослідження асцитичної рідини шляхом парацентезу (проколу черевної стінки) не проводять. Також уникають виконання пункції овариальных кіст. Для отримання випоту нерідко роблять пункцію заднього склепіння піхви.
Як діагностувати віддалені метастази?
З цією метою хворим виконуються такі дослідження:
- рентгенографія легень — обов’язково;
- фіброгастродуоденоскопія і колоноскопія (ендоскопічне дослідження шлунка і товстої кишки) – при необхідності;
- цистоскопія – при підозрі на ураження сечового міхура;
- роздільне діагностичне вишкрібання.
Для оцінки ефективності лікування у крові визначають онкомаркер раку яєчників – опухольассоциированный антиген СА-125. У первинній діагностиці хвороби він не має істотного значення. Важливі зміни його концентрації в ході терапії. Деякі освіти секретують альфа-фетопротеїн, хоріонічний гонадотропін або лактатдегидрогеназу. Рівень цих речовин також може використовуватися в якості діагностичного показника.
Для уточнення функції кровотворної системи, печінки і нирок проводять аналіз крові.
При підозрі на метастази безпосередньо під час операції досліджують рідина, віддалену з черевної і плевральної порожнини, а також виконують біопсію передбачуваних віддалених вогнищ хвороби, в тому числі на діафрагмі.
Щоб дізнатися, вражені чи тазові лімфовузли, нерідко використовується діагностична лапароскопія – огляд черевної порожнини за допомогою гнучкого оптичного приладу – ендоскопа, що вводиться через невеликий розріз в черевній стінці. В області малого тазу є більше 100 лімфовузлів, кожен з яких може бути уражений тільки на мікроскопічному рівні. Цим пояснюються об’єктивні труднощі розпізнавання стадії пухлини.
Диференціальна діагностика здійснюється з такими захворюваннями як:
- дивертикуліт;
- позаматкова вагітність;
- кіста яєчника;
- доброякісна пухлина;
- ендометріоз;
- міома матки.
Лікування

Лікування раку яєчників засноване на оперативному втручанні та хіміотерапії. Програма терапії індивідуальна і залежить від віку, загального стану пацієнтки та стадії новоутворення.
I стадія
При раку I стадії, коли відсутнє ураження очеревини та інших органів, видаляють матку, придатки і сальник. Обов’язково проводиться пошук злоякісних клітин у змивах з очеревини. Якщо в ході операції виявляються вогнища, що нагадують метастази, виконується термінова біопсія таких ділянок.
Якщо пухлина діагностована у молодої жінки на ранніх стадіях, то при наполегливому прагненні пацієнтки зберегти здатність до дітородіння видаляють тільки уражений яєчник і беруть біопсійний матеріал з другого.
Якщо високодиференційований рак виявлений тільки з однієї сторони без проростання капсули яєчника, хіміопрепарати після операції можуть не призначатися. Якщо пухлина має середню або низьку ступінь диференціювання, в будь-якому випадку в післяопераційному періоді використовують хіміотерапію, у тому числі препарати платини. Необхідно пройти від 3 до 6 курсів.
Виживаність при раку яєчників, виявленому і прооперированном на ранній стадії, становить понад 90%.
II і наступні стадія
При II і наступних стадіях раку проводяться циторедуктивные втручання. Циторедукция – це видалення якомога більшої частини новоутворення, в тому числі і метастатичних вогнищ. Чим якісніше зроблена операція, тим краще прогноз. На III – IV стадіях для зменшення розміру новоутворення перед операцією нерідко призначають хіміотерапію.
Циторедуктивное втручання може бути виконано більш ніж у половини хворих з поширеною пухлиною. Таке лікування допомагає зменшити вираженість симптомів, поліпшити якість життя і підготувати пацієнтку до хіміотерапії.
Якщо після операції діагностується рецидив раку яєчників, повторне хірургічне втручання виконують рідко, так як воно не покращує виживаність пацієнток. Показання до повторного хірургічного лікування:
- одиночний пухлинний вогнище;
- молодий вік;
- поява рецидиву через рік і більше після завершення хіміотерапії.
На IV стадії хвороби від операції нерідко відмовляються. Лікування полягає в призначенні протипухлинних препаратів. У таких випадках застосовуються паліативні операції, наприклад, при появі непрохідності кишечника.
Проведення хіміотерапії
Системне застосування ліків необхідно починати через 10 днів після операції. Хіміотерапія при раку яєчників складається з 6 курсів комбінованого лікування препаратами Карбоплатин і Паклітаксел або Циклофосфамід. Вони вводяться протягом одного дня, повторний курс призначається через 3 тижні. Лікування дозволяє домогтися безрецидивного періоду до 18 місяців. Тривалість життя пацієнток збільшується до 36 місяців.
Протипухлинний препарат «Карбоплатин»
Застосовуваний раніше препарат Цисплатин погано переноситься: з’являються нудота і блювота, уражаються нирки і нервова система. Карбоплатин має менш вираженими токсичними ефектами, однак на тлі його прийому відзначається пригнічення функції імунітету (мієлосупресія). Комбінація карбоплатину і циклофосфаміду допомагає знизити дозу токсичного препарату.
Перед кожним повторним курсом хіміотерапії проводиться аналіз крові. Якщо кількість нейтрофільних лейкоцитів менше 1,5х109/л і/або кількість тромбоцитів менше 100х109/л, введення хіміопрепаратів переносять на більш пізній термін. Правильно обрана схема лікування дозволяє домогтися ремісії тривалістю більше року у 70% пацієнток.
Лікування при рецидиві
Коли первинне лікування (операція і хіміотерапія) закінчено, хвора повинна кожні 3 місяці відвідувати гінеколога. Регулярно контролюється рівень СА-125. Наростання його вмісту в крові є першою ознакою рецидиву. Якщо це сталося, призначаються повторні курси хіміопрепаратів. Рецидив підтверджується за допомогою УЗД, а при необхідності – комп’ютерної томографії.
У разі розвитку рецидиву пізніше року після завершення лікування застосовується та ж схема, що і в перший раз. Якщо хвороба повернулася раніше, використовується друга лінія хіміопрепаратів: Паклітаксел, Топотеканы, Етопозид, антрациклиновые антибіотики та інші. Ефективність хіміотерапії при рецидиві невелика: вона складає до 40% і забезпечує тривалість життя до 9-12 місяців.
Спостереження після лікування:
- у перші 2 року: огляд гінеколога, УЗД і визначення СА-125 через кожні 3 місяці;
- протягом 3-го року: ті ж дослідження з інтервалом в 4 місяці;
- потім обстеження проводиться двічі на рік.
IP і таргетна терапія раку яєчника
Сучасний метод лікування – введення хіміопрепаратів безпосередньо в черевну порожнину (IP-терапія). Це дозволяє лікам контактувати безпосередньо з пухлиною, зменшує вираженість побічних ефектів. Для внутрибрюшинной терапії використовується Паклітаксел – препарат рослинного походження, що отримується з тисового дерева. Його молекула має великий розмір, тому ліки погано всмоктується в кров, накопичується в черевній порожнині. Його вводять щотижня протягом місяця. Більш сучасним засобом з цієї групи є Доцетаксел.
Впроваджується в клініку і таргетна (цільова) терапія – застосування засобів, що діють тільки на пухлинні клітини без впливу на здорові тканини (препарат Бевацізумаб).
Харчування
Харчування після хіміотерапії повинен включати більше тваринних білків і складних вуглеводів. Краще, якщо страви будуть щадити органи травлення. Для цього продукти слід варити на пару, запікати або протирати. Чим менше тваринних жирів вживає пацієнтка, тим краще. Їсти потрібно невеликими порціями, але часто – до 6 разів на день.
Дієта при раку яєчника включає наступні продукти:
- білкові: горіхи, яйця, морська риба, нежирне м’ясо (телятина, птиця);
- молочні продукти: кефір, кисле молоко, сир, нежирний і негострий сир, вершкове масло;
- рослинні: яблука, цитрусові, капуста, болгарський перець, кабачки, баклажани, зелень;
- злаки: цільнозерновий хліб, вівсяна і гречана каші;
- вуглеводи: мед.
Необхідно відмовитися від солоних, консервованих, пряних, гострих продуктів і приправ, а також від алкоголю.
Лікування народними засобами не допоможе позбавитися від раку яєчників, а лише призведе до втрати дорогоцінного для пацієнтки часу. Лікарські трави можуть на час замаскувати прояви хвороби, але не зупинять зростання пухлини.
Прогноз і профілактика

В цілому рак яєчників характеризується несприятливим перебігом. Однак прогноз багато в чому залежить від стадії пухлини.
Скільки живуть хворі після підтвердження діагнозу?
В середньому 40% пацієнток проживають 5 і більше років. На ранній стадії цей показник збільшується до 90%. При III стадії пухлини віддалених органів він не вище 20%.
Високий ризик рецидиву раку асоційований з наступними факторами:
- низький ступінь диференціювання;
- залучення капсули яєчника;
- наявність вогнища на зовнішній поверхні органу;
- виявлення злоякісних клітин у змивах та біопсійному матеріалі очеревини;
- асцит.
Внаслідок незрозумілих причин хвороби і механізмів її розвитку первинна профілактика раку неспецифічна. Вона заснована на запобіганні постійної овуляції. Позитивний вплив робить вагітність. Необхідно вчасно лікувати гінекологічні захворювання, пов’язані з порушенням гормонального фону, а також безпліддя.
Скринінгові дослідження (визначення онкомаркерів, УЗД) мають низьку ефективність при високій вартості, тому в усьому світі від них відмовилися.
Вчені провели дослідження, присвячене ролі харчування у профілактиці цієї пухлини. 30 тисяч жінок протягом 4 років знизили частку тваринних жирів до 20% добової калорійності, а також збільшили вживання овочів і фруктів. За цей період захворюваність у них не змінилася, однак у наступні роки знизилася на 40%. Ці дані не були визнані достовірними. Однак загальна тенденція зниження ризику пухлини при зміні дієти не піддається сумніву.
Критерії напрямки жінки на генетичну консультацію для виявлення ризику сімейного раку яєчника:
- як мінімум 2 близьких родички (мати або сестри) страждають на рак молочної залози, ендометрію або яєчників;
- більше третини жінок старше 35 років у сім’ї мають перераховані захворювання;
- наявність родичок, які захворіли у віці 20 – 49 років;
- наявність в сім’ї первинно-множинних пухлин, включаючи ураження статевої системи.
Ці критерії дозволяють виявити групу ризику і ретельно провести діагностику. Це дозволяє розпізнати злоякісну пухлину на ранній стадії, коли ефективність лікування дуже висока.
loading…
