- Види функціональних кіст і причини їх формування
- Фази менструального циклу
- Причини виникнення функціональних кіст
- Клінічні прояви
- Ускладнення
- Лікування
Найбільш частим новоутворенням малого тазу є функціональна кіста яєчника, яка зустрічається у 8-20% жінок репродуктивного віку і значно рідше — підліткового.

Види функціональних кіст і причини їх формування
Незважаючи на те, що функціональні кісти віднесені до пухлиноподібним утворенням, пухлинами як такими вони не є і називаються помилковими. Ці кісти виникають в результаті природних фізіологічних процесів, що супроводжують нормальне функціонування яєчників. Вони дещо піднімаються над поверхнею останніх і являють собою капсулу, заповнену певною рідиною. Залежно від джерела формування, розрізняють види функціональних кіст яєчників:
Фази менструального циклу в нормі
Весь менструальний цикл складається з трьох фаз:
- I фаза — фолікулярна;
- II — овуляторная;
- III — лютеїнова.
В I фазу, що триває в середньому два тижні, у яєчнику відбувається дозрівання яйцеклітини, що знаходиться в фолікулі. Зрілий фолікул являє собою сполучнотканинну капсулу діаметром близько 18-25 мм, заповнену фолікулярною рідиною (граафов пухирець). На внутрішній стороні капсули прилягає зернистий шар, що складається з гранулезных клітин. Один його ділянку потовщений (яйценосний горбок). У цьому місці яйцеклітина прикріплена.
По мірі дозрівання граафова пухирця фолікулярна рідина поступово накопичується. По досягненню його зрілості надлишок рідини розриває капсулу (овуляція), яйцеклітина виходить з яєчника в черевну порожнину, де захоплюється ворсин маткової труби і по ній переміщається в порожнину матки. Тривалість овуляторної фази становить близько 24 годин.
З цього моменту починається так звана лютеїнова фаза менструального циклу тривалістю в середньому 14 днів. Вона полягає в тому, що на місці яйценосного горбка з гранулезных клітин починається формування лютеинового (жовтого тіла, яке закінчується до сьомого дня після овуляції. Жовте тіло являє собою залозу, яка виробляє і продукує прогестерон (гормон вагітності) і в незначній кількості естрогени.
Завдяки цьому запобігається дозрівання нової яйцеклітини, відбувається підготовка ендометрію до імплантації вже заплідненої яйцеклітини і створюються необхідні умови для збереження вагітності. Якщо вона не наступає, то лютеїнова фаза закінчується відшаруванням верхнього шару ендометрію і настанням менструації, а жовте тіло протягом двох менструальних циклів піддається зворотному розвитку (регресу) до білого тіла. Такий процес в жіночому організмі носить систематичний циклічний характер. Він повторюється щомісяця від моменту настання статевого дозрівання до періоду менопаузи.
Якщо настає вагітність, активність лютеїнової залози зберігається 10-12 тижнів. Протягом цього строку формується плацента, яка починає самостійно продукувати естрогени і прогестерон. Поступово функції жовтого тіла переходять до остаточно сформованої плаценти, а перше зазнає регресу.
Регулювання всього менструального циклу здійснюється за допомогою нейро-ендокринної системи. Існує зворотний зв’язок між яєчниками та відділами головного мозку, зокрема, гіпоталамусом і гіпофізом. Гіпоталамус зв’язаний з корою головного мозку, вегетативної нервової системою і з усіма ендокринними органами, в імпульсному режимі постійно виробляє гонадолиберин, або гонадотропи-рилізинг –гормону (ГнРГ), стимулює синтез і продукцію клітинами передньої частки гіпофіза гонадотропних гормонів — фоликуллостимулирующего (ФСГ) та лютеїнізуючого (ЛГ).
Зворотній зв’язок з гіпофізом, що запобігає недолік або надлишок гормонів, здійснюється з допомогою ингибина, що виділяється яєчниками при достатній кількості статевих гормонів у крові. Крім того, на гормональну функцію яєчників впливають щитовидна залоза і наднирники.
Причини виникнення функціональних кіст
Якщо з якихось причин відбувається порушення овуляції, фолікулярна рідина продовжує накопичуватися, і фолікул збільшується в розмірах. Це і є фолікулярна кіста. Якщо не регресує жовте тіло, а навпаки, вона продовжує зростати, це призводить до формування лютеїнові кісти, в порожнину якої можуть відбуватися крововиливи.
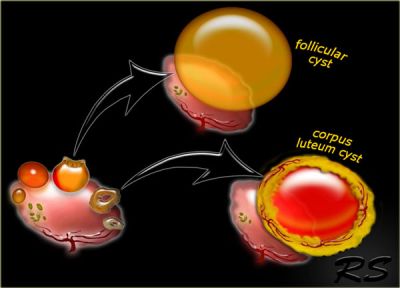
Такі утворення вважаються кістами, якщо їх розмір — 25-30 мм У багатьох жінок протягом усього життя вони утворюються неодноразово і зачаття не заважають. Під час вагітності вони виникають дуже рідко. Крім того, функціональна кіста яєчника і вагітність можуть співіснувати, якщо перша має малі розміри. Найчастіше до 16-20-го тижня вагітності відбувається повний регрес кісти. Факторами ризику її освіти можуть бути:
Клінічні прояви
Функціональні кісти, як правило, протікають без яких-небудь проявів і можуть бути випадково виявлені при ручному вагінальному огляді під час чергового профілактичного гінекологічного обстеження, якщо вони досягли певних розмірів. Також кісти виявляються при проведенні ультразвукового дослідження органів малого тазу під час обстеження з приводу вагітності або інших захворювань.
Проте іноді можуть з’являтися клінічні симптоми функціональної кісти яєчника у вигляді:

Ускладнення
При наявності значних розмірів пухлиноподібного утворення можливі такі ускладнення, як розрив функціональної кісти яєчника, що супроводжується внутрішньочеревною кровотечею, або частковий або повний перекрут ніжки кістозно змінених яєчника.
Симптоми розриву кісти:
Лікування функціональної кісти яєчника при її розриві — тільки екстрена хірургічна операція.
До складу ніжки яєчника входять фаллопієва труба, нерви і судини. В результаті її перекрута, особливо повного, відбувається порушення живлення кров’ю яєчника, що може призводити до її некрозу, а розтягнення ніжки супроводжується роздратуванням нервів.
Симптоми при перекруте ті ж, що і при розриві кісти, але стан не таке важке, у зв’язку з відсутністю крововтрати. Раптові болі внизу живота носять менш виражений, але більш постійний характер. Виникнення цього ускладнення теж вимагає надання екстреної хірургічної допомоги.
Як лікувати функціональну кісту яєчника
При виборі лікування враховуються:
- клінічна симптоматика;
- вік паціенкі;
- наявність супутніх захворювань органів малого тазу і порушень загального характеру;
- ступінь гормональних і метаболічних порушень в організмі;
- протипоказання для використання того чи іншого препарату та його переносимість пацієнтом.
Якщо кісти мають невеликі розміри, протікають безсимптомно або з незначно вираженою симптоматикою, то немає необхідності у використанні медикаментозної терапії. Слід лише за допомогою УЗД спостерігати за їх станом в динаміці на протязі 1-2-х менструальних циклів. Це необхідно з метою своєчасної діагностики зміни структури або величини кісти. Самостійне її вирішення може відбутися або шляхом реабсорбції (зворотного всмоктування) рідини, або в результаті порушення цілісності капсули, спорожнення її порожнині і подальшого регресу. У другому випадку, незважаючи на появу незначної тазового болю, хірургічне втручання, як правило, не потрібно.
При відсутності позитивних змін протягом 2-3 менструальних циклів призначається лікування функціональної кісти яєчника гормонами допомогою застосування оральних контрацептивів — Мерсилон або Марвелон, до складу яких входить дезогестрел, або рігевідон та інших. Вони сприяють прискоренню регресу шляхом пригнічення гонадотропної стимуляції яєчників і гіпофіза.
Крім оральних, можливе призначення вагінальних гормональних контрацептивних засобів. Гормональна терапія проводиться 2-3 місяці. Більш тривале їх використання призначається жінкам репродуктивного віку при наявності факторів ризику (резекція яєчника, видалення одного з них або інші хірургічні втручання в минулому з приводу захворювань органів малого таза).
При відсутності ефекту від консервативної терапії рекомендується хірургічне лікування.
loading…
