- Методика взяття аналізу
- Нормальні показники сперми
- Розшифровка спермограми
- Чому знижується кількість сперматозоїдів
- Чому знижується рухливість сперматозоїдів
- Як поліпшити спермограму
Чоловіче безпліддя є причиною відсутності потомства в 40% випадків безплідного шлюбу. Основний метод, що допомагає в діагностиці такого стану — це спермограма. Для чого потрібна ця процедура? Дослідження еякуляту, або насінної рідини, допомагає лікарю припустити роль чоловічого чинника безпліддя пари.
Цей аналіз показує, наскільки життєздатні сперматозоїди, чи можуть вони запліднити яйцеклітину. Спермограма призначається в таких ситуаціях:
Про причини і лікування чоловічого безпліддя можна прочитати в наступній статті.
Методика взяття аналізу
Підготовка до спермограмі включає статева стриманість перед отриманням еякуляту протягом 2-3 днів, але не більше тижня. Сперму отримують шляхом мастурбації. Цей спосіб більш фізіологічний, ніж перерваний статевий акт, який у поодиноких випадках теж застосовується. Можна використовувати спеціальний медичний презерватив, не містить мастил та інших хімічних речовин. Його видають в лабораторії. Умови отримання насіннєвої рідини: її можна зібрати як в лабораторії, так і вдома, в звичній обстановці.
Правила здачі матеріалу: не пізніше ніж через годину після збору, еякулят необхідно доставити в лабораторію на аналіз. Температура середовища, в якій він перебуває в цей час, повинна бути близькою до температури тіла. Розумно буде використовувати спеціальний контейнер – термостат. Однак можна скористатися і природним теплом організму, помістивши ємність з отриманим матеріалом в пахвову западину.
Як правильно здавати спермограму?
Протягом чотирьох днів перед спермограмою заборонено вживання алкоголю, у тому числі пива, а також прийом теплових процедур – відвідування лазні, сауни, гарячі ванни, робота в несприятливих умовах. Не можна приймати снодійні та заспокійливі препарати. В іншому чоловік повинен вести звичайний спосіб життя. Після антибіотиків (прийому останньої таблетки або ін’єкції) повинно пройти не менше двох тижнів. Вважається, що вплив флюорографії на показники спермограми відсутня.
Аналіз коштує відносно дешево, результати його готові вже через кілька діб.
Нормальні показники сперми
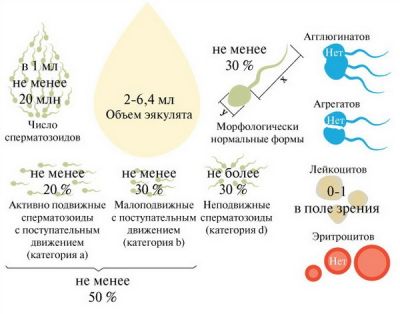
Спермограма здорового чоловіка (норми ВООЗ)
В залежності від обсягу дослідження виділяють наступні види спермограми:
- базова, проводиться відповідно до стандартів Всесвітньої організації охорони здоров’я, що включає всі основні показники;
- MAR-тест, що визначає наявність антиспермальних антитіл різних класів, що руйнують сперматозоїди;
- морфологічний аналіз, або спермограма за Крюгеру.
Всі ці три виду разом – це розширена спермограма. Вона зазвичай призначається у разі, якщо при базовій, були виявлені які-небудь зміни.
В деяких випадках лікар може призначити і біохімічне дослідження еякуляту – визначення в його складі фруктози, L-карнітину, цинку, альфа-глюкозидази.
Для оцінки структури і функції сперматозоїдів використовують фазово-контрастну мікроскопію і спеціальні барвники – гематоксилін, рідше забарвлення по Папаніколау, Романовському-Гімзе, Шорру.
Макроскопічні показники норми
Показники норми спермограми визначені Всесвітньою організацією охорони здоров’я (ВООЗ) в 1999 році. Вони включають наступні пункти:
- обсяг отриманої сперми більше 2 мл;
- відразу після отримання стан сперми в’язке;
- розрідження відбувається через максимум 30 хвилин;
- в’язкість не більше 2 см, тобто сперму з допомогою скляній палички можна розтягнути вгору на відстань;
- біло-сіруватий колір;
- своєрідний запах;
- показник рН 7,2 – 8,0, що показує лужну реакцію сперми;
- еякулят мутний, однак слиз в ньому не визначається.
Мікроскопічні показники норми
Це макроскопічні показники, що визначаються при зовнішньому огляді матеріалу. З допомогою мікроскопічних методів дослідження визначають наступні показники нормальної спермограми:
- в одному мілілітрі еякуляту повинно міститися від 20 мільйонів сперматозоїдів, всього ж в отриманому матеріалі повинно бути не менше 40 мільйонів чоловічих статевих клітин;
- активноподвижными повинні бути не менше чверті (25%) з них;
- нерухомих сперматозоїдів повинно бути менше половини (50% і менше);
- аглютинація і агрегація (склеювання і утворення великих скупчень) не повинні визначатися;
- норма лейкоцитів – не більше 1 мільйона;
- нормальні сперматозоїди повинні складати більше половини (50%) всіх клітин;
- сперматозоїди з нормальною будовою (морфологією) головки в нормі становлять більше 30%;
- в еякуляті може бути не більше 2-4% клітин сперматогенезу (незрілих попередників статевих клітин).
Результати спермограми
Вони можуть включати терміни, що показують якість і кількість сперматозоїдів:
- аспермія: еякулят відсутня (тобто, здана порожній посуд);
- олігозооспермія: зниження числа клітин в 1 мл еякуляту менше 20 мільйонів;
- азооспермія: сперматозоїди в еякуляті не знайдені;
- криптозооспермия: виявлені одиничні сперматозоїди після поглибленого пошуку з допомогою центрифугування;
- астенозооспермия: сперматозоїди малорухливі;
- тератозооспермія: патологічні форми сперматозоїдів.
Якщо виявлена погана спермограма, необхідно через два тижні після відповідної підготовки і дотримання всіх умов здачі повторити аналіз. У разі сумнівів дослідження повторюють тричі, причому за достовірний приймається самий хороший результат. Зазвичай рекомендують робити повторні аналізи в різних лабораторіях, щоб виключити суб’єктивну оцінку одним і тим же лікарем-лаборантом.
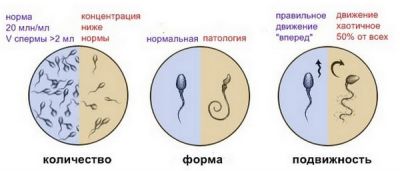
Норми і відхилення сперматозоїдів
Взагалі всі показники спермограми через деякий час можуть змінитися. Тому виявлені порушення – не привід для паніки та безпідставних звинувачень партнера.
Нижче ми наведемо основні результати і причини відхилень від норми.
Розшифровка спермограми

Результати обстеження повинен оцінювати фахівець в комплексі з іншими клінічними даними про чоловіка. Однак кожен пацієнт має право самостійно вивчити свої показники і порівняти їх з рекомендованою нормою. Загальноприйнятими є спермиологические показники ВООЗ. Розглянемо їх докладніше.
Дослідження еякуляту іноді проводять за допомогою спеціальних аналізаторів. Однак це загрожує помилками. Завжди краще, якщо мікроскопічний аналіз проводить кваліфікований фахівець, а не машина.
Слід також відзначити, що немає ні одного показника спермограми, який би з повною достовірністю переконував в абсолютному безпліддя або, навпаки, у скоєному здоров’я чоловіка (інших видів діагностики безпліддя читайте тут). Аналіз всіх перерахованих показників може здійснити тільки досвідчений лікар з урахуванням багатьох інших факторів.
Чому знижується кількість сперматозоїдів
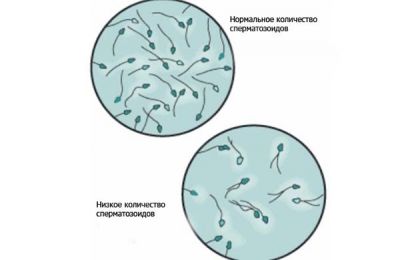
Головні причини зменшення кількості сперміїв в еякуляті:
- ендокринні порушення (цукровий діабет, дисфункція надниркових залоз і щитовидної залози, недорозвинення статевих залоз, порушення гіпоталамо-гіпофізарної регуляції);
- хвороби сечостатевих органів (варикоцеле, орхіт, простатит, травми статевих органів, крипторхізм);
- генетичні порушення (наприклад, синдром Клайнфельтера);
- дія токсинів (алкоголю, стероїдів, снодійних засобів);
- гарячковий стан;
- висока зовнішня температура.
Чому знижується рухливість сперматозоїдів
Основні причини малої рухливості сперміїв:
- носіння тісної білизни;
- куріння та алкоголізм;
- авітаміноз;
- стреси;
- використання матеріалів;
- сидяча робота;
- електромагнітні хвилі та іонізуюче випромінювання;
- лікування антибіотиками.
Як поліпшити спермограму

Поліпшення якості спермограми можливо при виконанні наступних рекомендацій:
- не перегріватися;
- усунути дію токсинів (нікотин, алкоголь, медикаменти та інші);
- дотримуватися режиму дня, повноцінно висипатися;
- правильно харчуватися;
- забезпечити нормальний для кожного чоловіка ритм статевого життя;
- займатися лікувальною фізкультурою, що включає вправи для м’язів черевного преса і тазового дна;
- ефективно лікувати урологічні та ендокринні захворювання;
- за призначенням лікаря приймати препарати для поліпшення спермограми (біостимулятори, вітаміни та інші).
В раціон буде корисно включати горіхи, банани, авокадо, помідори, яблука, гранати, гарбузове насіння, спаржу.
Досить часто для поліпшення якості сперми лікарі рекомендують чоловікам біологічно активні добавки, наприклад, Спермактин або Спеман. Вони містять амінокислоти і вітаміни, в тому числі карнітин. Такі добавки використовуються при підготовці до екстракорпорального запліднення, для лікування олигоастенозооспермии тяжкого ступеня. Вони покращують показники сперми, використовуваної для донорства або кріоконсервації (заморожування).
Не потрібно недооцінювати такий фактор, як частота статевих актів. Вона повинна бути достатньою для кожної конкретної пари, не потрібно «економити» сперму. У такому разі ймовірність зачаття підвищується навіть при не дуже хороших показниках спермограми.
loading…
